INSULIN
 インスリン外来のポイント
インスリン外来のポイント
GLP-1・インスリンなど
専門的な治療を行っています。
リブレ・DEXCOM G7等の新しいデバイスを
積極的に診療に取り入れています。
体重と食欲を効果的に抑える
GLP-1療法(インクレチン)
どんな方におすすめか?
2型糖尿病
肥満に悩み体重を落としたい
食欲を抑えたい
インスリン分泌能がある程度残っている
ステロイド糖尿病(ステロイド治療中に血糖が悪化した場合)
後述するインスリン治療は糖尿病治療の王道ですが、デメリットもあります。
インスリンは身体をつくるホルモンであることからインスリン治療には体重増加・食欲増進の副作用があります。
一方、体重や食欲を落としつつ、血糖値を改善させるのがGLP-1療法(インクレチン)です。
インクレチン(GLP-1受容体作動薬)とは?
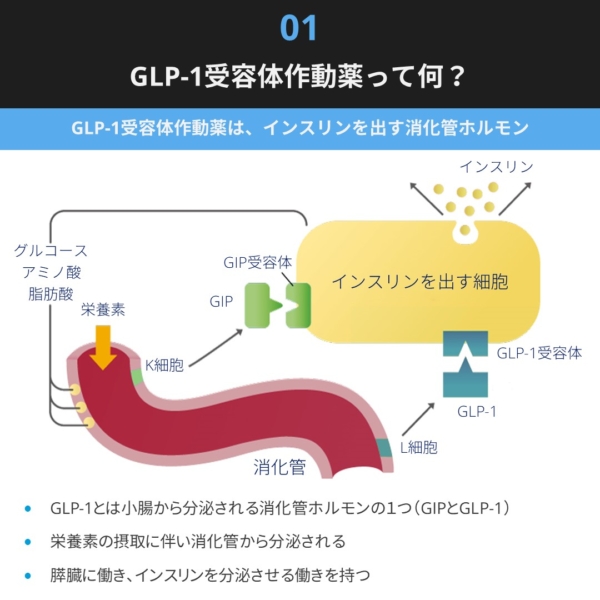
GLP-1とは小腸から分泌される消化管ホルモン(Glucagon-like peptide-1の略)で膵臓に作用しインスリンを分泌させる働きを持ちます。
栄養素の摂取に伴い消化管(L細胞)から分泌され、膵臓のβ細胞に働きインスリンを分泌させます。
膵臓以外の作用として、胃・脳に働きかけ食欲を抑えることで体重を減らす作用があります。
その他、心臓に作用し心臓の病気を抑える作用が期待されています。
インクレチンの種類
インクレチンは現在7種類販売されていますが、作用時間から下記の通りに分類されます。
| 注射回数 | 商品名 | 薬剤名 |
|---|---|---|
| 週1回 | マンジャロ | チルゼパチド |
| オゼンピック | セマグルチド | |
| トルリシティ | ヂュラグルチド | |
| ビデュリオン | エキセナチド(徐放性) | |
| 1日1回 朝か夕 | ビクトーザ | リラグルチド |
| 1日1回 朝 | リキスミア | リキシセナチド |
| 1日2回 朝夕 | バイエッタ | エキセナチド |
週1回製剤で減量効果が期待できるオゼンピック・マンジャロ(GLP-1/GIP共受容体作動薬)を積極的に行っています。

話題の新薬に迫る【専門医が解説】 9割以上の方が目標血糖値まで改善し、おまけに通常用量で6kgもの減量が可能… 2型糖尿病治療の治療が劇的に変わる可能性を秘めた「マンジャロ注」が2023年4月に発売さ…

インスリン・インクレチン配合剤
インクレチンと基礎インスリンの2つを合体させた配合剤が現在登場しています。
血糖管理の意味から(食後の血糖値を主に下げる)インクレチン、(空腹時の血糖を下げる)基礎インスリンとは、相性が良い組み合わせです。
おまけにインスリンによる体重・食欲の増加というデメリットを、インクレチンの体重・食欲低下作用で打ち消してくれるため、理想的な組み合わせと考えられます。
現在2種類の配合剤があります。
| 製品名 | 基礎インスリン | GLP-1 | 使用方法 |
|---|---|---|---|
| ゾルトファイ配合注 | トレシーバ | ビクトーザ | 1日1回 |
| ソリクア配合注 | ランタス | リキスミア | 1日1回 朝食前 |
 院長
院長頻回のインスリン注射と比べて1日1回と負担も少なく、インスリンとインクレチンの併用は非常にお勧めな治療です。
当院では上記製剤の中で、ゾルトファイ配合注を中心に取り扱いを行っています。


専門医による緻密な調整
インスリン療法

どんな方におすすめか?
1型糖尿病【必須】
2型糖尿病で
インスリン分泌が低下している場合
高血糖が続き、膵ぞうが疲弊している
やせている
家族に糖尿病の人がいる
糖尿病になって長期間経つ
インスリン分泌がデータ上低下している*
膵性糖尿病(膵臓の手術後)
妊娠糖尿病で食事運動療法では目標血糖を達成できない場合
ステロイド糖尿病(ステロイド治療中に血糖が悪化した場合)
CPI (CPR index) = 空腹時血中Cペプタイド×100÷空腹時血糖
CPI>1.2
インスリン以外の治療でもコントロール可
1.2>CPI>0.9
インスリン治療が望ましいが、他の治療でもコントロール可
0.9>CPI
インスリン治療を要する



当院では適切な判断のもとインスリン治療を提案しています!
インスリンの種類
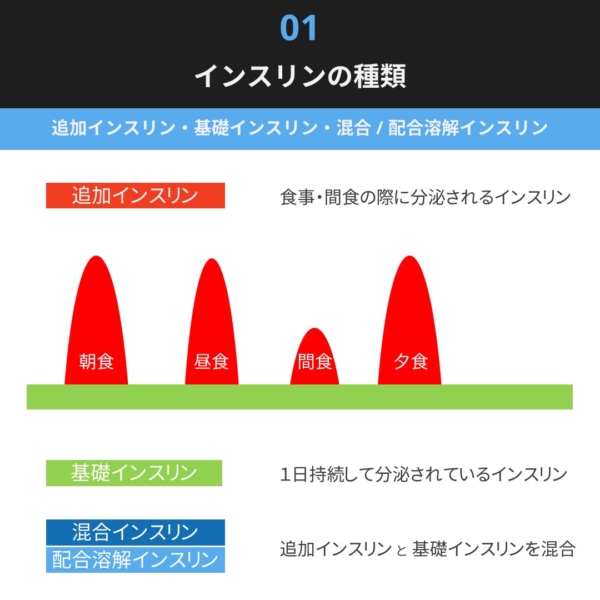

追加インスリン
追加インスリンは、食事のタイミングで注射し食事による血糖上昇を抑える目的で使用されます。
追加インスリンは言わば「食事用」のインスリンです。
| 追加インスリンの種類 | 製品名 | 効き方 |
|---|---|---|
| 超超速効型 | ルムジェブ | 早く効き 早くきれる ゆっくり効き ゆっくりきれる |
| フィアスプ | ||
| 超速効型 | アピドラ | |
| ヒューマログ インスリンリスプロBS | ||
| ノボラピッド インスリンアスパルトBS | ||
| 速効型 | ヒューマリンR | |
| ノボリンR |
基礎インスリン
食事をしていない空腹状態であっても、人間の身体は糖を自分で作り出しており、これを「糖新生」と呼びます。
糖新生により血糖が上昇しないように通常は、常時少量のインスリンが分泌されています。
基礎インスリンは「1日持続」するインスリンです。
| 種類 | 製品名 | 作用時間 |
|---|---|---|
| 持効型 (週1) | アウィクリ | 最も長い 最も短い |
| 持効型 (毎日) | トレシーバ | |
| ランタスXR | ||
| ランタス インスリングラルギンBS | ||
| レベミル | ||
| 中間型 | ヒューマリンN | |
| ノボリンN |


混合型・配合溶解インスリン
追加インスリンと基礎インスリンを一定の比率で混ぜたインスリンです。
| 名前 | 追加インスリン (割合) | 基礎インスリン (割合) |
|---|---|---|
| ライゾデグ 配合注 | ノボラピッド (30%) | トレシーバ (70%) |
| ノボラピッド 30ミックス | ノボラピッド (30%) | ノボリンN (70%) |
| ノボラピッド 50ミックス | ノボラピッド (50%) | ノボリンN (50%) |
| ノボラピッド 70ミックス | ノボラピッド (70%) | ノボリンN (30%) |
| ノボリン30R イノレット30R | ノボリンR (30%) | ノボリンN (70%) |
| ヒューマログ ミックス25 | ヒューマログ (25%) | ヒューマリンN (75%) |
| ヒューマログ ミックス50 | ヒューマログ (50%) | ヒューマリンN (50%) |
| ヒューマリン 3/7 | ヒューマリンR (30%) | ヒューマリンN (70%) |
色々なインスリン治療の方法


インスリン療法は
1日3~4回(強化インスリン療法)
1日2回打ち(混合・配合溶解インスリン2回)
1日1回打ち(Basal supported Oral Therapy)
と色々な治療法があります。
血糖値を見ながらインスリンの単位数の最適化を行います。
インスリン治療に加えて多種の飲み薬・後述のインクレチン注射を併用することも多く、治療法は無数の選択肢があります。
当院では患者さんの生活背景・病状等を考慮しながら対話を重ねて「100人100通」の治療提案を行います。
インスリン治療はやめられない?



インスリンははじめたら一生注射を続けなきゃいけないの?



皆さんがよく持たれる不安ですね。
「インスリン治療をやめられることはあるんです!」
実は、早めのインスリン治療を行うことでその可能性が高まります!
高血糖状態が放置され、来る日も来る日も仕事が山積みな状態が続くと、インスリンを分泌する膵臓のβ細胞は過労状態となり疲弊して働けなくなってしまうことがあります。
これを「糖毒性」状態と呼んでいます。
この糖毒性状態の際には、インスリンを外から補給して膵臓を休ませることが大切です。
膵臓が十分休憩できるとインスリンを再び出せるようになり、飲み薬による治療に戻すことができる場合があるんです。
特に発症して間もない時期ですと、その可能性が高くなります。



外からインスリンを補い自分の膵臓にお休みがもらえると、疲れ果てていた膵臓が元気になるってことなんだね!



そのとおり!
必要な方は早めのインスリン治療がオススメ♬
インスリン治療を開始すると身体がそれに頼ってしまい一生続けなければいけないと誤解されがちですが、決してそんなことはありません。やめると治療前に戻ってしまう、それだけです。
血糖変動を「みえる化」
フリースタイルリブレ


フリースタイルリブレは、スキャンによる測定で、血糖変動を「見える化」できる測定器です。
01 いつでもどこでも
指先の穿刺なしで、いつでもどこでも、服の上からでもスキャンのみで測定が可能
(リブレ2はスキャン不要でリアルタイム測定が可能)
センサーは耐水設計、アクティブな活動が可能
02 高い利便性
お使いのスマホで測定可
センサーは使い捨て、クリーニングや消毒の必要なし
03 血糖変動を見える化
センサーは最長14日間(2週間)使用可
過去8時間以内の血糖変動をグラフ表示
リブレ2は2023年12月に新発売され、スキャン不要なリアルタイム測定アラーム機能 が搭載されました。


【リブレ1/G6との違いを専門医が解説】 2023年12月 フリースタイルリブレの進化版(以下「リブレ2」)が新しく発売される予定です。 この投稿では、従来のリブレ(以下「リブレ1」)・他の持続血糖測定器(…
リブレはインスリン治療を行っている方のみ保険が適応されますが、それ以外の方にもリブレの対象が拡充されました【国の選定療養制度】。





当院では積極的にリブレを活用しています!
2024年からリブレ2の取り扱いをスタートしています♬
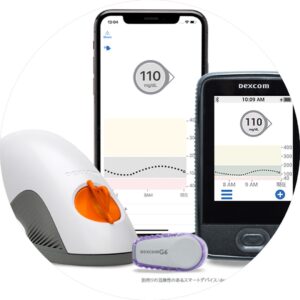
リアルタイム持続血糖測定
DEXCOM G7
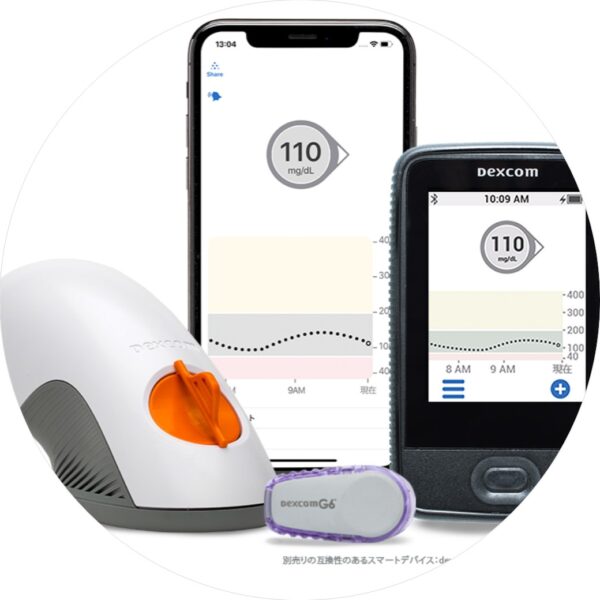

リアルタイム持続血糖測定器(DEXCOM G7 CGMシステム)の取り扱いを行っています。





糖尿病患者さんの利便性を追求したい!
最新の医療機器を積極的に取り入れています。
自由自在なインスリン調整
インスリンポンプ療法【準備中】
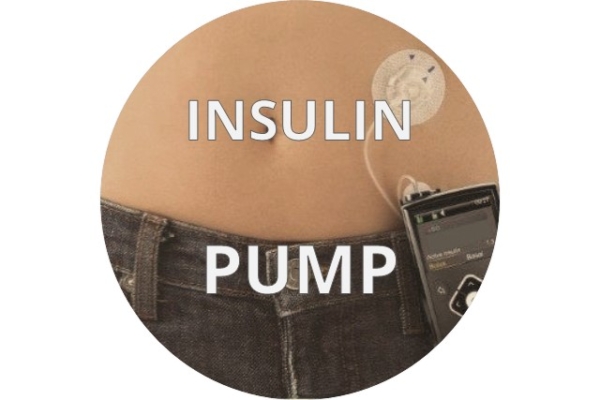

小型のポンプにより持続的にインスリンを皮下から注入して血糖コントロールを行う治療法です。
このポンプをインスリンポンプと言います。
皮下に留置したカニューレという細い管を通して自動的にインスリンが注入されます。
超速効型インスリンを24時間持続的に注入するとともに、食事に合わせて単位調節しながら追加インスリンをボタン操作で注入することで、頻回の注射よりも細かい微調整が可能です。
最新の機種は、自動でインスリン量を調整する機能が加わっており、これまで血糖管理にお悩みだった方に非常に好評です。