DIABETES
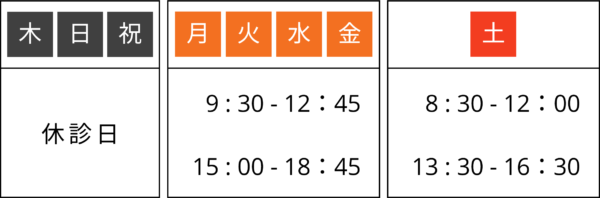
糖尿病外来のポイント
糖尿病の診療経験が豊富な専門チーム
日本糖尿病学会認定 糖尿病専門医
管理栄養士 による栄養相談
糖尿病療養指導士 による生活相談


糖尿病治療薬・検査機器が充実
01 糖尿病の迅速検査が可能
HbA1c値は最速45秒で測定可!
02 最新糖尿病治療を積極的に導入
最新インスリン・GLP-1受容体作動薬
リブレ・DEXCOM G7など
03 糖尿病合併症の早期発見が可能
合併症早期発見の医療設備が充実♬
糖尿病について丁寧に説明します
専門チームの包括的アプローチ
糖尿病教室/栄養教室の実施
クリニックオリジナル指導箋
医療ブログ・SNSによる情報発信

糖尿病について分かりやすく解説
糖尿病とは
糖尿病ってどんな病気?
インスリンは膵臓から分泌されるホルモンで、血糖値を下げる働きがあります。
糖尿病とは、このインスリンが十分に作用せず
血糖値が高くなる状態(高血糖)のことです。
高血糖により特徴ある症状(下記参照)を呈するが、自覚症状に乏しい場合も少なくありません。
高血糖が持続する場合に様々な合併症(下記参照)が生じ、患者さんの生活の質を著しく低下させる非常に厄介な病気です。
厚生労働省実施の「2016年国民健康・栄養調査」によると、糖尿病の患者数は約1000万人、糖尿病予備群の方も約1000万人と推計されています。
もしかしたら糖尿病かも?
のどが渇く
たくさん水を飲むようになった
尿の異常(量が多い、泡立つ、匂う)
夜中トイレに何回もいく
疲れやすくなった
目がかすむ
足がむくんできた
ダイエットしていないのに痩せてきた
健康診断で糖尿病の項目で要精査
もっと私に適した治療を受けたい
前向きに通院したい
 院長
院長上記にあてはまる方は
専門医受診がオススメ♬
糖尿病のタイプ
糖尿病は大きく4種類に分けられます。
01 1型糖尿病
免疫の異常で膵臓からインスリンが出なくなってしまうタイプです。
インスリン注射を使用して血糖のコントロールをすることが必須です。
02 2型糖尿病
糖尿病になりやすい遺伝的な体質に加えて、生活習慣の乱れが重なって発症します。
食事と運動の見直しを行いながら、
必要があれば薬のサポートが必要です。
03 妊娠糖尿病
妊娠中に発見される糖尿病のことです。
04 その他の糖尿病
遺伝子異常に伴う糖尿病、他の病気や条件(膵臓/肝臓/内分泌の疾患・薬など)
が引き金で生じる糖尿病です。
糖尿病の診療では、定期的に来院して血糖値の確認をしたり、その結果により薬の調整をしたり、合併症の確認が必要です。



通院の負担を徹底的に減らし
「また来たくなる」クリニック
を目指します♬
糖尿病の合併症について
高度のインスリン作用不足によって起こる急性合併症と、高血糖が長期間持続することで生じる慢性合併症があります。
患者さんの生活の質・生命予後を悪化させないよう、発症予防と進展阻止が糖尿病治療の目的です。
自覚症状がなくても見えないところで合併症が進行している可能性もあります。



血糖値をうまくコントロールして合併症を予防しよう!!
急性合併症
糖尿病性ケトアシドーシス
高血糖高浸透圧症候群
感染症
急激に血糖値が上昇して起こる合併症です。
感染症や他の病気の治療で血糖値が上がる薬を飲んでいる場合や、糖分の多い飲料水を大量に飲んだ場合などにおきます。
急性合併症は命に関わることも多く、早急に病院での入院治療が必要になります。
慢性合併症
![]()
![]()
【三大合併症】
し:神経障害
め:網膜症
じ:腎 症

【動脈硬化性疾患】
え:壊疽(えそ)
の:脳梗塞
き:狭心症(きょうしんしょう)・心筋梗塞
慢性的に高血糖の場合は血管を痛め、網膜症や、末梢神経、腎臓といった、細かい血管が集まった臓器が障害を受けます。
血糖値が高い状態が慢性的に持続すると、血管にダメージが生じます。
糖尿病の合併症は「血管病」と考えられます。
細い血管の合併症(三大合併症)、太い血管の合併症
(動脈硬化性疾患)に大別されます。



細い血管の【しめじ】![]()
![]()
太い血管の【えのき】![]()
![]()



早期発見/治療が大切です。
当院では検査機器を取り揃えて合併症の早期発見を行っています♬
その他の糖尿病合併症
糖尿病と関係が深い疾患として下記があります。
歯周病
認知症
癌(がん)
骨病変
手の病変
糖尿病と新型コロナウイルス感染症
新型コロナへのかかりやすさは、糖尿病の方でもそうでなくても変わらないと考えられています。
ただ血糖コントロールの悪い方が新型コロナに感染した場合、重症化リスクが非常に高まります。
血糖コントロールが良好に保ち、新型コロナウイルス感染症に負けない身体をつくりましょう!



WITHコロナ時代では
糖尿病の管理が非常に大切!




糖尿病の治療
食事療法・運動療法・薬物療法の3つです。
食事療法
糖尿病治療の基本はやはり食事療法です。
基本
腹八分目にする
朝食、昼食、夕食を規則正しく3食とる
ゆっくりよくかんで食べる
食事の順番を意識する(カーボラスト)
お酒は控えめにする
炭水化物
炭水化物の摂りすぎに注意する
白い炭水化物を茶色い炭水化物に置き換える
単純糖質を多く含む食品の間食を避ける
ジュースは避ける
果物の摂取量は控えめにする(80kcal)
食物繊維を多い食品をしっかり摂る
タンパク質
植物性タンパク質をしっかり摂取する
動物性タンパク質の摂取はほどほどに控える
加工食品を避ける
脂質
良質な油をしっかり摂取する
動物性脂質(飽和脂肪酸)は控えめにする
トランス脂肪酸を避ける



管理栄養士による栄養相談を
積極的に行っています!
運動療法
運動療法は糖尿病治療における重要な治療です。
ブドウ糖の利用が促され血糖が下がる
インスリンの効きが高まり血糖が下がる
エネルギーが消費され体重が落ちる
筋肉量が増える、維持できる
骨粗鬆症の予防
高血圧・脂質異常症などにも有効
心肺機能の向上
運動能力が向上
爽快感、不眠の解消など
有酸素運動
レジスタンス運動(筋トレ)
バランス運動、ストレッチ
上記を組み合わせることがオススメ♬



何よりやると気持ちいい!
健康に良いこと間違いなし!
まずは小さいことから始めよう!
薬物療法
食事療法や運動療法を行っても血糖のコントロールが改善しない場合、1型糖尿病のように膵臓からインスリンが出ない場合には薬物療法が必要です。
糖尿病治療薬は作用機序の点からインスリン分泌促進系・インスリン分泌非促進系・インスリン製剤の3種類に、投与方法の点から飲み薬と注射薬の2種類に分けられます。
インスリン分泌促進系
01 DPP-4阻害剤
02 スルホニル尿素(SU)薬
03 速効型インスリン分泌促進薬(グリニド)
04 GLP-1受容体作動薬(リベルサス/下記参照)
05 イメグリミン(ツイミーグ/下記参照)
インスリン分泌非促進系
06 ビグアナイド
07 チアゾリジン薬
08 SGLT-2阻害剤
09 αグルコシダーゼ阻害剤
01 インスリン
02 インスリンポンプ療法
03 GLP-1受容体作動薬(インクレチン)
飲み薬だけで9系統、注射薬も3系統あります。
さらにそれぞれの系統で何種類も薬があり、併用すると糖尿病治療は無数の組み合わせがあります。



あなたにベストな治療を
一緒に探しましょう!